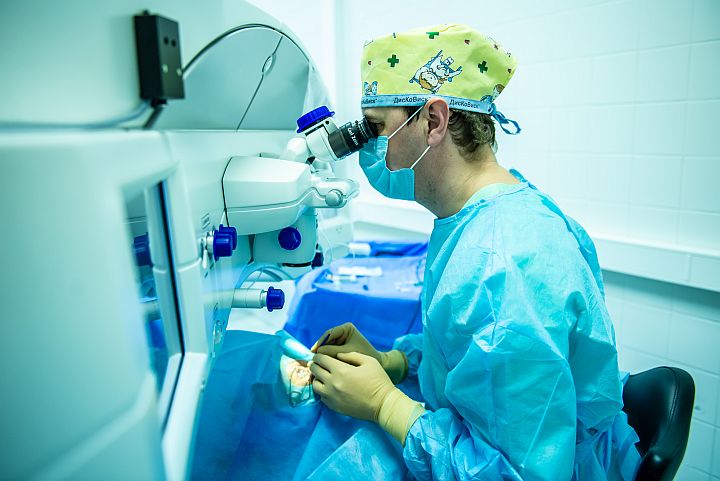
Применение современных фемтолазерных технологий - это лучший способ обрести хорошее зрение и избавиться от очков и линз с максимальным комфортом для пациента и высокой точностью результата. Лазерная коррекция зрения избавляет людей от близорукости, астигматизма и дальнозоркости.
Исправление зрения фемтолазером — процедура востребованная, эффективная и абсолютно безопасная.
Рефракционные операции по передовым методикам лазерной коррекции зрения имеют персонализированный профиль, что позволяет получить максимальную точность коррекции с учетом индивидуальных особенностей пациента.
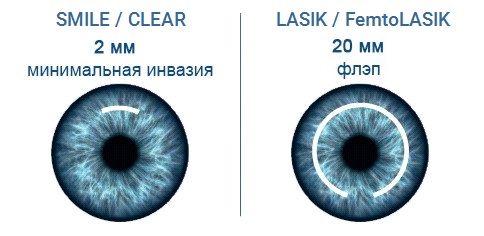
На сегодняшний день самыми передовыми в мировой офтальмологии являются «безлоскутные» методики лазерной коррекции зрения. Они позволяют провести операцию в один этап, быстро и безболезненно, через микроскопический разрез (2 мм). Благодаря этому, повреждения роговичной ткани сводятся к минимуму и восстановительный период для пациента максимально короткий.
Рефракционные хирурги МНТК «Микрохирургия глаза» владеют сразу двумя «безлоскутными» технологиями лазерной коррекции зрения, которые носят названия SMILE и CLEAR («смайл» и «клиэр»).
Когда лазерная коррекция зрения противопоказана, возможно провести коррекцию рефракции с помощью факичных линз, которые персонально изготавливаются для пациента и устанавливаются перед собственным хрусталиком глаза. Также, в некоторых случаях, проводится рефракционная замена хрусталика глаза на интраокулярную линзу.
Уникальные возможности Новосибирского филиала МНТК «Микрохирургия глаза» заключаются в том, что здесь пациенту доступен весь спектр рефракционных операций: от стандартных и широко распространенных методик до наиболее передовых.
Вне зависимости от применяемой методики все операции выполняются на суперсовременном оборудовании.
SMILE и CLEAR – передовые методы лазерной коррекции зрения
SMILE и CLEAR – это щадящие «безлоскутные» технологии в лазерной рефракционной хирургии, применяются для лечения близорукости и астигматизма. Процедура точна, максимально комфортна для пациента и особенно подходит людям, ведущим активный образ жизни.
Лазерная коррекция зрения технологиями SMILE и CLEAR рекомендована пациентам:
- с близорукостью до -10 диоптрий;
- с астигматизмом до 5 диоптрий;
- имеющим высокий риск смещения роговичного клапана (спортсмены, тяжелая физическая работа);
- длительно пользующимся контактными линзами и имеющими высокий риск синдрома сухого глаза;
- с тонкой роговицей;
- желающим получить лечение по самой современной технологии лазерной коррекции зрения нового поколения.
Отсутствие роговичного клапана (он же «лоскут» или «флэп») при проведении операций SMILE и CLEAR исключает осложнения, связанные с его наличием при других типах рефракционных операций.
Операция длится около 10-15 минут на оба глаза и включает следующие этапы:
- формирование микроразреза и оптической линзы с помощью фемтосекундного лазера;
- удаление линзы через микропрокол 2 мм с помощью пинцета и промывание зоны операции стерильным раствором.
ВАЖНО! Отсутствуют болевые ощущения на всех этапах, пациент чувствует только легкие прикосновения к глазу во время операции.
Технологии SMILE и CLEAR аналогичны, отличие этих запатентованных методик заключается в фемтолазерных установках, на которых проводится операция.
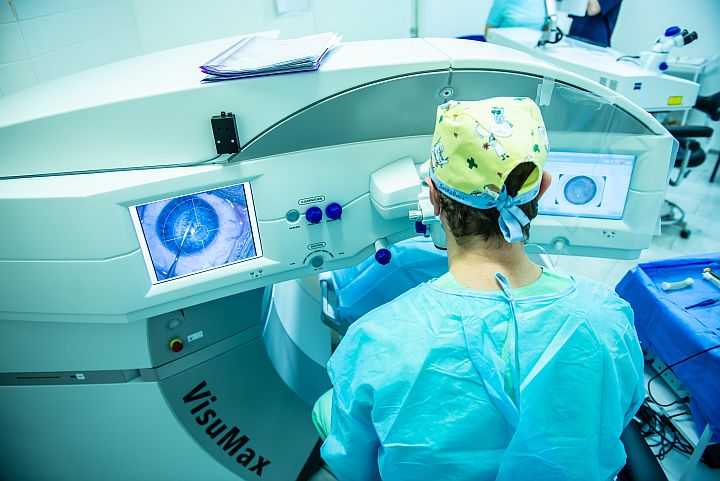
Метод лазерной коррекции SMILE
ReLEx SMILE – SMall Incision Lenticula Extraction, «удаление лентикулы через малый разрез».
Операция выполняется при помощи фемтосекундного лазера VisuMax™ (Carl Zeiss, Германия).
Технология ReLEx SMILE показала великолепные результаты с высокой степенью точности и предсказуемости. Более 7 000 000 операций уже успешно проведено во всем мире. В Новосибирском филиале МНТК «Микрохирургия глаза» операции SMILE проводятся с 2017 года, выполнено более 12 000 операций.
Метод лазерной коррекции CLEAR
CLEAR – Corneal Lenticule Extraction for Advanced Refractive Correction, «извлечение роговичной лентикулы для коррекции близорукости и астигматизма». Этот метод является аналогом технологии ReLEx SMILE.
Операция CLEAR выполняется при помощи фемтосекундного лазера FEMTO LDV Z8 (Ziemer, Швейцария). В Новосибирском филиале МНТК «Микрохирургия глаза» операции CLEAR проводятся с 2021 года.
Преимущества технологии:
- Возможность центрации после докинга (вакуумной «стыковки» конуса лазера с роговицей).
- Надежность вакуумного соединения.
- Использование низкой энергии FEMTO LDV лазера.
- Использование ОКТ (оптической когерентной томографии) во время операции для контроля процедуры.
FemtoLASIK – высокотехнологичная версия технологии LASIK
Технология FemtoLASIK выполняется в клинике при помощи зарекомендовавших себя качественной работой фемтосекундного лазера VisuMax™ (Carl Zeiss, Германия) и эксимерного лазера MEL-90 (Carl Zeiss, Германия).
- с близорукостью до -15 диоптрий;
- с астигматизмом до 6 диоптрий;
- с дальнозоркостью до + 4 диоптрий;
- с тонкой роговицей;
Использование фемтосекундного лазера для формирования клапана, позволяет получить идеально гладкую поверхность границы расслоения роговичной ткани без механического воздействия на роговицу. Роговичный клапан формируется по персонально заданным параметрам глаза каждого пациента, чего невозможно добиться механическим инструментом.
Преимущества операции:- Более современная методика, по сравнению с LASIK.
- Минимум осложнений, благодаря тому, что формирование лоскута проводится высокоточным лазером. Импульсы крайне короткого времени действия расщепляют ткань роговицы деликатно, точно и на заданной глубине (по сравнению с традиционной методикой LASIK).
- Болевые ощущения сведены к минимуму.
- Более длительный период восстановления по сравнению с методом ReLEx Smile, есть ограничения по занятиям спортом и в использовании декоративной косметики для глаз после операции.
- Коррекция возможна даже при тонкой роговице.
Особенности технологии:
Более длительный период восстановления по сравнению с технологиями SMILE и CLEAR, есть ограничения по занятиям спортом и в использовании декоративной косметики для глаз после операции.
Не рекомендуется для профессиональных спортсменов, занимающихся активными видами спорта из-за формирования лоскута на роговице и пациентам с синдромом сухого глаза.
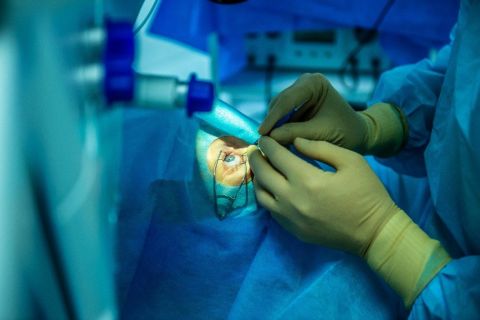
LASIK и ФРК – технологии первого поколения лазерной коррекции зрения
Метод лазерной коррекции LASIK
Впервые прообраз операции методом LASIK была выполнена в 1986 году в Новосибирске.
LASIK – широко применяемая технология коррекции, выполняется в клинике при помощи эксимерного лазера MEL-90 (Carl Zeiss, Германия).
Эту технологию нельзя назвать полностью лазерной, поскольку на первом этапе для формирования роговичного лоскута используется специальный прибор микрокератом со стальным лезвием.
Технология LASIK рекомендована пациентам:
- с близорукостью до -15 диоптрий;
- с астигматизмом до 6 диоптрий;
- с дальнозоркостью до + 4 диоптрий;
- тем, кто планирует более бюджетную по стоимости операцию.
Операция длится около 15-20 минут на оба глаза и включает несколько этапов:
- В глаз закапываются анестезирующие капли. Они обеспечивают безболезненную процедуру.
- На глаз устанавливается вакуумное кольцо. Микрокератомом производится срез лоскута роговицы. Образующийся лоскут осторожно отворачивается назад, как страница книги. Далее на протяжении нескольких секунд лазер удаляет точное количество ткани роговицы.
- После лазерного лечения лоскут роговицы помещается назад на свое место.
- Сама процедура болезненнее по сравнению с методами ReLEx SMILE и FemtoLASIK.
- Большая погрешность толщины срезаемого лоскута (LASIK не рекомендуется пациентам с тонкой роговицей).
- Геометрия лоскута менее устойчива к травме. Не рекомендуется для профессиональных спортсменов, занимающихся активными видами спорта из-за формирования лоскута на роговице и пациентам с синдромом сухого глаза.
Лечение кератоконуса
Лечение кератоконуса
Специалисты нашей клиники имеют большой опыт наблюдения и лечения пациентов с диагнозом «Кератоконус». При данном заболевании применяются три методики в зависимости от стадии заболевания и параметров роговой оболочки.
1. Кросслинкинг роговичного коллагена - процедура облучения роговицы ультрафиолетом для увеличения ее прочности.
Техника выполнения операции кросслинкинга роговичного коллагена:
- 1 вариант: закапываются анестезирующие капли и устанавливается векорасширитель. Механическим способом удаляется поверхностный слой – эпителий. В течении 30 минут роговая оболочка пропитывается специальным раствором, а затем при продолжении пропитывания 30 минут облучается ультрафиолетом роговицу. Накладывается защитная контактная линза.
- 2 вариант: закапываются анестезирующие капли и устанавливается векорасширитель. С помощью фемтосекундного лазера формируется глубокий «карман» в роговице, туда в течении 30 минут заливается специальный раствор для пропитывания ткани, а затем облучается ультрафиолетом 30 минут. Возможно наложение контактной линзы.
Длительность процедуры от 1 часа.
В послеоперационном периоде пациенту подбираются специальные жесткие контактные линзы для наилучшего качества зрения.
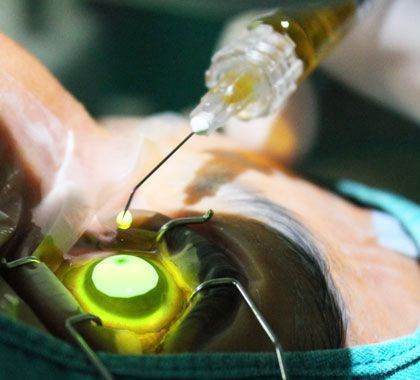
2. Имплантация интрастромальных роговичных сегментов (ИРС) для пациентов при далекозашедшей стадии заболевания.
При непереносимости контактной коррекции и прогрессировании кератоконуса применяется методика имплантации интрастромальных роговичных сегментов (ИРС). С помощью этой технологии возможна остановка прогрессии кератоконуса и увеличения остроты зрения при очковой коррекции.
Техника выполнения операции имплантации интрастромальных роговичных сегментов:
- Закапываются анестезирующие капли и накладывается векорасширитель.
- С помощью фемтосекундного лазера по заданным параметрам формируется роговичный тоннель и в созданное пространство имплантируется один либо два пластиковых сегмента, в зависимости от исходных параметров глаза пациента.
- Далее накладывается контактная линза.
Длительность операции 10-15 минут.
3. Кератопластика – пересадка донорской роговицы
В ситуации, когда мы имеем терминальную стадию кератоконуса либо неэффективны вышеперечисленные методы, пациенту предлагается радикальное лечение кератоконуса – сквозная или послойная кератопластика.
Такая хирургическая операция проводится с использованием донорского материала (донорской роговицы). При сквозной кератопластике производится замена центральной части роговицы на всю глубину. Передняя послойная кератопластика предусматривает замену нескольких слоев передней части роговицы.
Проведение операции по пересадке роговицы требует особой квалификации хирурга, а также обязательного наличия донорского материала (донорской роговицы).
В ходе операции:
- С помощью фемтосекундного лазера удаляется поврежденная ткань роговицы.
- На место удаленного участка пришивается донорская ткань.
Операция проводится с применением общей или комбинированной анестезии.
Длительность операции – от 1 часа.
Период восстановления – до полугода
Перечень анализов для проведения рефракционных лазерных операций
Огромный выбор возможностей качественно улучшить свое зрение с помощью мировых современных технологий доступен уже сейчас в Новосибирском филиале МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова.
- Новосибирский филиал МНТК «Микрохирургия глаза» входит в сеть федеральных специализированных медицинских центров по профилю офтальмологии - ФГАУ «Национальный медицинский исследовательский центр «Межотраслевой научно-технический комплекс «Микрохирургия глаза» имени академика С.Н. Фёдорова» Министерства здравоохранения Российской Федерации.
- В клинике работают высококвалифицированные специалисты международного уровня.
- Применяется весь спектр существующих на сегодняшний день в мире технологий лазерной коррекции зрения: от стандартных технологий «первого поколения» до самых современных, «безлоскутных».
- Применяются микроинвазивные бесшовные передовые хирургические технологии на уровне лучших мировых стандартов и собственные уникальные разработки в лечении и диагностике.
- Высокое качество лечения обеспечивается дифференцированным и углубленным предоперационным диагностическим обследованием.
- Возможность прямо в клинике сдать анализы для рефракционной операции.
- Минимальный срок комплексного проведения лазерной коррекции зрения – 3 дня (1-й день: диагностика и анализы; 2-й день – операция; 3-й день – постоперационный осмотр). Операция проходит в амбулаторном режиме, без поселения в стационар!
- Проводится взвешенная ценовая политика при максимально высоком уровне технологий и оборудования.
- Хорошая транспортная доступность Новосибирска для пациентов из других регионов и зарубежья. Ежегодно в Новосибирском филиале МНТК «Микрохирургия глаза» проводится порядка 3000 рефракционных операций по «безлоскутным» технологиям SMILE и CLEAR.
Какая именно методика лечения подходит пациенту в каждом индивидуальном случае, нет ли противопоказаний и какой прогнозируется результат операции – это определит врач-офтальмолог на консультации по итогам диагностического обследования в Новосибирском филиале МНТК «Микрохирургия глаза».
Пациентам, планирующим рефракционную операцию, рекомендуем изучить нашу подробную памятку
Заведующий отделением:
Садрутдинов Ренат Шагитович
врач-офтальмолог высшей категории

Специалисты отделения ведут консультативный прием и занимаются лечением широкого перечня патологий орбиты глаза и век, в том числе по направлению офтальмоонкологии, проводя порой уникальные реконструктивные операции детям и взрослым.
В отделении принимают пациентов с диагнозами:
- энтропион/эктропион (заворот/выворот век), врожденный и приобретенный
- трихиаз век (неправильный рост ресниц)
- птоз век различной этиологии, пальпебральный синдром
- лагофтальм (несмыкание век)
- ограничение полей зрения
- халазион
- послеоперационный и посттравматический рубец века
- анофтальмический синдром (недостаточное пространство для протезирования)
- злокачественные и доброкачественные новообразования век, конъюнктивы, роговицы, орбиты
Основные направления лечения:
- Диагностика и наблюдение в динамике внутриглазных новообразований у взрослых (меланомы) и детей (ретинобластомы). Если требуется дальнейшее лечение, пациенты направляются к офтальмоонкологам в лечебные учреждения Москвы и Санкт-Петербурга
- Хирургическое лечение злокачественных и доброкачественных опухолей век
- Лазерное лечение (транспупиллярная термотерапия) внутриглазных новообразований (прогрессирующий невус, меланома, гемангиома хориоидеи)
- Удаление новообразований век, конъюнктивы, роговицы, орбиты с применением современных технологий (СО2-лазер, радионож), помимо традиционного хирургического способа
- Реконструктивно-пластические операции и блефаропластика верхних и нижних век (по медицинским показаниям)
- Исправление птоза век различной этиологии, пальпебрального синдрома
- Исправление заворота, выворота век, устранение трихиаза век
- Устранение рубцовых деформаций век
- Реконструктивно-пластические операции век и орбиты
- Реконструкции конъюнктивальной полости при симблефаронах, анкилоблефаронах
- Удаление инородных тел области век, конъюнктивы, орбиты
- Лечение блефароспазма препаратами «Ботулотоксина А»
- Лечение несмыкания век (лагофтальма)
- Хирургическое и консервативное лечение халазиона
- Энуклеация, эвисцерация с использованием орбитальных имплантов
- Коррекция анофтальмического синдрома
- Наблюдение и лечение пациентов с врождённым микро- и анофтальмом, приобретённым анофтальмом, совместно с лабораторией глазного протезирования поликлиники №22 г. Новосибирска


Заведующий отделением:
Атаманов Василий Викторович
врач-офтальмолог

Специалисты отделения занимаются диагностикой и лечением заболеваний сетчатки и стекловидного тела:
- Отслоение сетчатки (травматическая, тракционная)
- Гемофтальм (кровоизлияния в стекловидное тело различного генеза)
- Диабетическая ретинопатия (сосудистые осложнения, связанные с сахарным диабетом)
- Макулярные отверстия (разрывы)
- Макулярные дегенерации (фиброплазия, макулярные кровоизлияния, возрастная макулодистрофия)
- Вывих хрусталика и ИОЛ в полость стекловидного тела
- Макулярные отеки (диабетические, постромботические)
- Травмы (контузии, проникающие ранения, инородные тела внутри глаза)
- Лазерная коагуляция цилиарного тела (при глаукоме)
В 5-м офтальмологическом отделении прием ведут пять витреоретинальных хирургов, специализирующихся на лечении пациентов с патологией сетчатки и стекловидного тела, в том числе у пациентов с сахарным диабетом. Ежегодно доктора этого отделения выполняют на заднем отрезке глаза более 1500 операций высшей категории сложности.
На вооружении специалистов Новосибирского филиала МНТК "Микрохирургия глаза" лучшее оборудование и самые современные методики лечения болезней сетчатки, которые позволяют проводить микроинвазивные операции на сетчатке на максимально безопасном уровне, с помощью техники микропроколов без разрезов и длительной реабилитации.
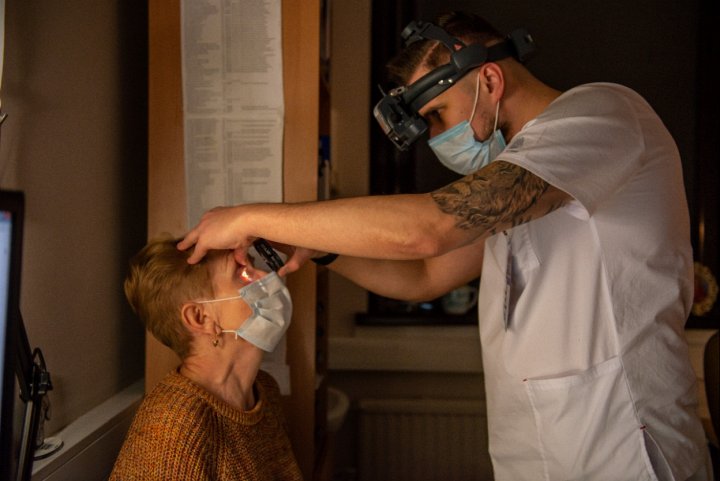
Лечение отслоения сетчатки
Отслоение сетчатки - одна из самых пугающих проблем со зрением. Причём столкнуться с этим могут не только пожилые люди.
Симптомы этого заболевания - резкое ухудшение зрения в, появление пелены, занавески перед глазом, плавающих пятен, молний, мерцаний.
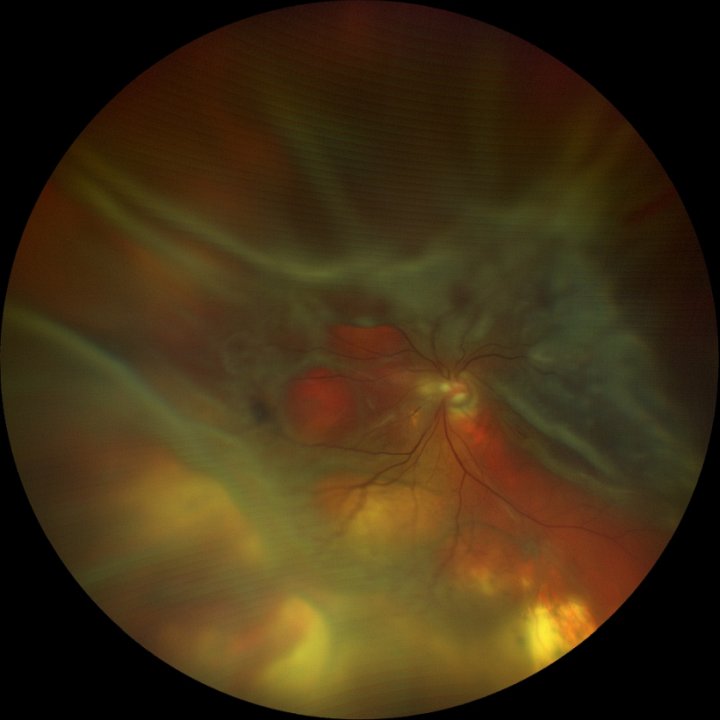
Причины отслоения сетчатки могут быть:
‣ хроническими - вызванными сопутствующими заболеваниями: близорукостью, сахарным диабетом, нарушениями кровообращения и различными воспалительными заболеваниями,
‣ механическими - чрезмерные физические нагрузки и сильные сотрясения тела при прыжках и падениях, травмах глаза.
‣ психоэмоциональными - стрессовыми состояниями.
Отслоение сетчатки от питающей ее сосудистой оболочки глаза – серьезная проблема, требующая диагностического обследования и оперативного лазерного или хирургического лечения! Сетчатка соединена нервными волокнами напрямую с мозгом. Поэтому при отслоении происходит примерно то же, что при отключении монитора компьютера от системного блока: сигнал от глаза просто перестает поступать в мозг. Человек слепнет.
В МНТК "Микрохирургия глаза" для помощи таким пациентам применяется самое современное диагностическое оборудование, лазеры нового поколения для лечения периферических изменений сетчатки и витреоретинальные или эписклеральные операции, которые выполняются при отслоении и разрывах сетчатки.
Новосибирский филиал МНТК «Микрохирургия глаза» является офтальмологическим учреждением, обладающим полным комплектом современных технологий витреоретинальной хирургии, включая заменители стекловидного тела, эндолазеркоагуляцию сетчатки, уникальные приборы и инструменты.
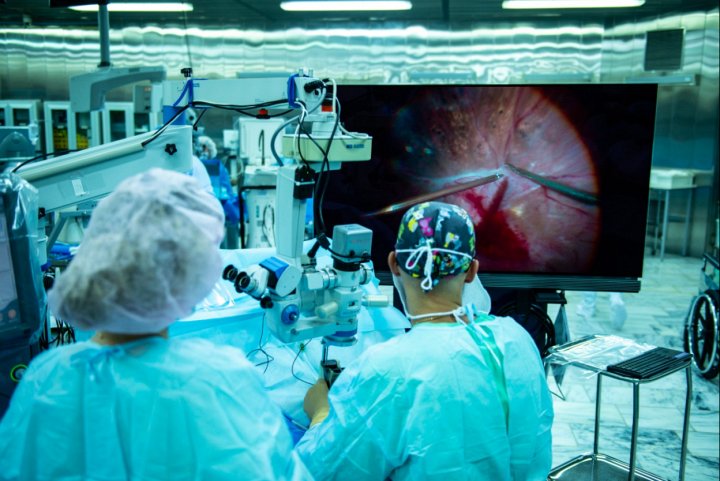
Методы лечения отслоения сетчатки:
• Эписклеральная операция. Данный метод также используется при возникновении разрывов сетчатки. Преимуществом такого вида вмешательства является отсутствие необходимости проникновения внутрь глазного яблока. Пломба из силикона устанавливается с наружной поверхности склеры.
- локальное пломбирование (установление пломбы в месте проекции разрыва
- круговое пломбирование (наложение пломбирующего материала по экватору глаза)
• Витрэктомия. Это метод, который применяется при далеко зашедших формах отслоения сетчатки. Суть операции состоит в расправлении сетчатой оболочки путем микропроколов через глазное яблоко. При этом проводят удаление стекловидного тела глаза с замещением газовоздушной смесью, силиконовой тампонадой.
Достижения в области витреоретинальной хирургии повысили безопасность, эффективность и результаты операций на сетчатке.
Для витреоретинальной хирургии в Новосибирском филиале МНТК применяется в работе система офтальмологической 3D визуализации NGENUITI. Использование данной системы позволяет значительно улучшить визуализацию во время оперативного вмешательства за счет увеличенной глубины поля зрения, лучшей освещенности, проведения манипуляций на большем увеличении. При этом хирург оперирует в стереоскопических очках c 3D визуализацией на экране монитора.
В отделении витреоретинальной патологии внедрена в практику технология задней закрытой витроэктомии с использованием системы 25 Гейдж (0,6 мм), 27 Гейдж, 29 Гейдж, что позволяет снизить травматизм операции и сократить реабилитационный период для пациентов.
Диабетическая ретинопатия
Диабети́ческая ретинопати́я — одно из наиболее тяжёлых осложнений сахарного диабета, поражающее сосуды сетчатой оболочки глазного яблока, наблюдаемое у 90% пациентов при сахарном диабете. Наиболее часто развивается при длительном течении сахарного диабета, однако своевременное офтальмологическое обследование позволяет выявить развитие ретинопатии на ранней стадии. Нарушение зрения — одно из инвалидизирующих проявлений сахарного диабета. Слепота у пациентов с сахарным диабетом наступает в 25 раз чаще, чем среди лиц, не страдающих этим недугом.
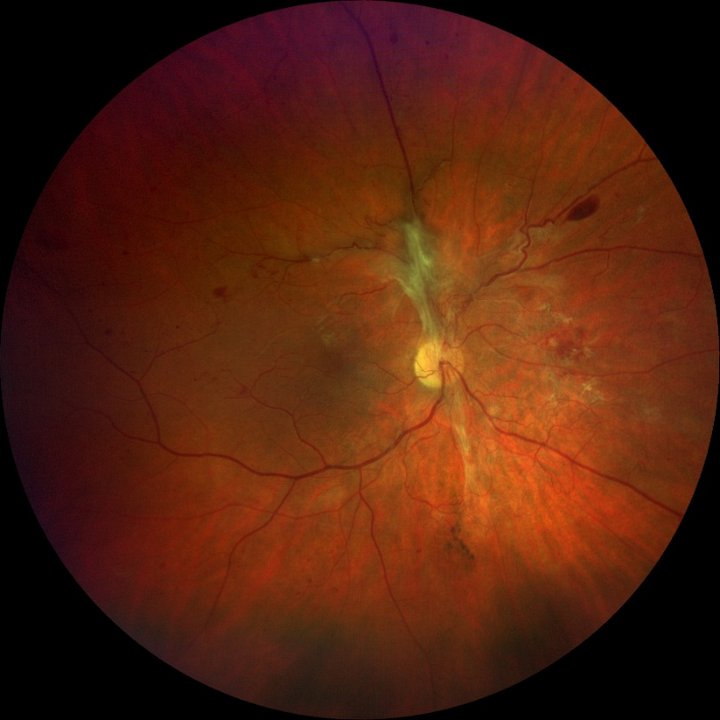
В Новосибирском филиале МНТК разработана программа «Сахарный диабет». Внедряется скрининговый метод обследования пациентов, страдающих сахарным диабетом, для выявления начальных стадий заболевания и оперативного своевременного лечения и предотвращения слепоты. Так как при сахарном диабете зрение начинать ухудшаться только спустя несколько лет, когда диабетическая ретинопатия переходит из начальной формы в форму с тяжелыми изменениями на сетчатке. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и провоцируют в нем кровоизлияния и тракционную отслойку сетчатки.
Переход из одной формы ретинопатии в другую может произойти даже в течение нескольких месяцев. Поэтому очень важно находиться под наблюдением офтальмолога при постановке диагноза «Сахарный диабет» и иметь возможность получить необходимое лечение в ранние сроки.
Более подробную информацию о лечении диабетической ретинопатии Вы можете получить у специалистов витреоретинального отдела после диагностического обследования. Тел. для записи (383) 209-00-44.
Макулярные отверстия (разрывы)
Это заболевание центральной области сетчатки. Он возникает чаще всего спонтанно, в силу естественных причин. Единственным наиболее эффективным способом лечения макулярного отверстия сетчатки является операция витрэктомия. В Новосибирском филиале МНТК “Микрохирургия глаза” используется самое современное диагностическое оборудование для своевременного определения проблемы и оперативное лечение проводится максимально щадящим способом, через микроскопические проколы.
Одним из перспективных направлений в хирургии макулярных разрывов является запатентованная методика в системе МНТК с применением аутоплазмы обогащенной тромбоцитами пациента в ходе операции. Тромбоциты играют важную роль в процессах восстановления поврежденных тканей и с помощью этой технологии наши пациенты имеют хорошие результаты после лечения.
Цель хирургического лечения данной патологии, это создание специальных условий в глазу во время операции, которые способствуют блокированию отверстия, и как следствие повышение остроты зрения, появление центрального зрения. Сроки госпитализации от 1-х до 3-х суток, при стандартном послеоперационном течении.
Вторая технология, используемая при данной патологии – методика «перевернутого лоскута», когда макулярное отверстие закрывается собственной тканью.
Операция, выполненная в ранние сроки, гарантирует хороший эффект по зрению.
Лечение гемофтальма
Гемофтальм – это офтальмологическая патология, характеризующаяся кровоизлиянием в стекловидное тело.
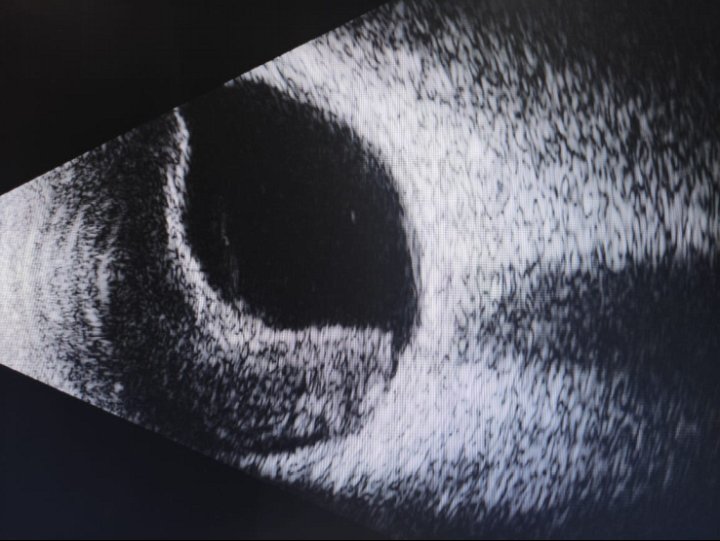
Зачастую гемофтальм становится результатом:
- Травма глаза;
- Ретинопатии диабетического типа;
- Ретинопатии гипертонического типа;
- Начинающегося воспаления в сетчатке глаза или в сосудистой оболочке.
Также кровоизлияние может образоваться как следствие различных заболеваний организма – от сердечно-сосудистых патологий до болезней органов кроветворения и крови.
Диагностика
Для выявления такого офтальмологического заболевания, как гемофтальм в Новосибирском филиале МНТК используются методы офтальмоскопии и современной ультразвуковой диагностики.
Методы лечения гемофтальма:
- При частичном и субтотальном гемофтальме эффективной является лекарственная терапия в амбулаторных условиях. Если же терапевтические средства не помогают по завершении первой недели лечения и кровь не рассасывается, врач может принять решение о необходимости операции. Однако для частичного гемофтальма такие клинические ситуации – редкость. Обычно грамотное сочетание терапевтических и физиотерапевтических мер приводит к эффективному устранению патологии.
- Тотальный гемофтальм лечится только хирургическим путем. В Новосибирском филиале МНТК «Микрохирургия глаза» проводят операцию витрэктомия с доступом из 3-х точек через плоскую часть цилиарного тела. Операция проводится с применением ирригационной системы и эндовитреального световода. Целью операции является максимальное удаление измененного стекловидного тела, излившейся крови и внутриглазных мембран. Кроме того, важно пройти курс терапии, препятствующей развитию следующих кровоизлияний (если они не были результатом несчастного случая и глазной травмы).
В любом случае, выбор тактики лечения данного заболевания врач определяет в каждом конкретном случае индивидуально. Необходимо не затягивать обращение к врачу-офтальмологу, для консультации и выбора наилучшей тактики лечения и записывайтесь на диагностику +7(383) 209-00-44.
Макулярные дегенерации
Макула представляет собой очень небольшой участок в центре сетчатки. Этот маленький участок сетчатки ответственен за центральное зрение, необходимое для чтения и выполнения другой легкой работы. Многие пациенты не осознают, что у них заболевание макулы до тех пор, пока зрение заметно не ухудшится. Врач-офтальмолог может выявить дегенерацию макулы на ранних стадиях. Офтальмолог тщательно исследует макулу с помощью офтальмоскопа.
Для быстрой оценки своего зрения, а также выявления первых признаков возрастной макулярной дегенерации необходимо регулярно выполнять тест Амслера после 45 лет, ведь именно с этого возраста у большинства людей начинается макулярная дистрофия.
Мы предлагаем вам пройти тест Амслера онлайн, он занимает 10-15 секунд.
- Наденьте очки или контактные линзы (если вы их обычно носите).
- Займите на стуле удобное положение.
- Расположите сетку перед собой на расстоянии 20-30 см. Если у вас перед глазами монитор, он должен находиться не дальше 30 см.
- Прикройте 1 глаз рукой или лучше непрозрачным листом бумаги.
Сосредоточив взгляд на центральной точке (на 2-5 секунды), медленно приближайтесь к экрану монитора, не отрывая глаз от центральной черной точки, пока расстояние до таблицы не станет приблизительно 15 см.
Оцените остальную часть сетки.
Все ли линии сетки прямые и ровные?
Все ли квадраты решетки одинакового размера?
Нет ли зон, где рисунок искажается, затуманивается, обесцвечивается?
Повторите тест для другого глаза.
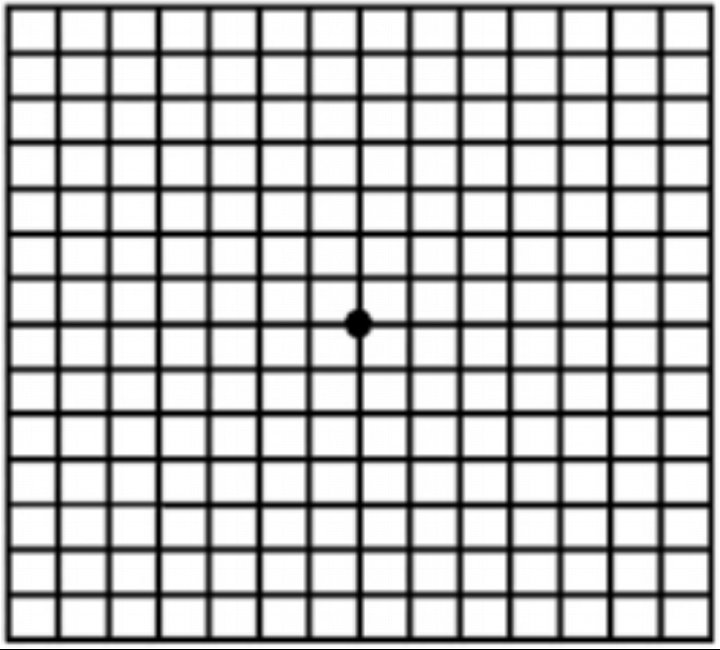
Проверка результата
НОРМА

Если вы увидели совершенно четкую картинку, на которой все линии идут параллельно, квадраты одинаковые, а углы – прямые, то у вас нормальное зрение и признаки макулярной дистрофии отсутствуют.
ПАТОЛОГИЯ СЕТЧАТКИ
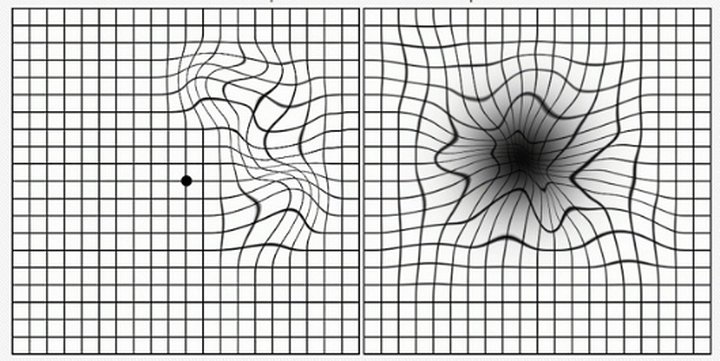
Если же картинка выглядит как-то иначе, вы заметили искажения, вам необходимо в срочно посетить кабинет офтальмолога и желательно с этим не затягивать.
Изменения в видении изображения могут означать появление макулодистрофии — патологии центральной области сетчатки.
Неоваскулярная возрастная макулярная дегенерация (ВМД) является основной причиной потери зрения у пациентов старше 65 лет и инвалидизации.
Интравитреальное введение ингибиторов ангиогенеза
С начала 2009 года в витреоретинальном отделении МНТК применяется новый способ лечения «влажной» формы ВМД – интравитреальное введение препаратов ранибизумаба (Луцентис) и афлиберцепт (Эллея). Интравитреальное введение этих препаратов позволяет остановить прогрессирование заболевания, а в ряде случаев улучшить функциональные и анатомические показатели. Современное оборудование в функциональном отделе МНТК позволяет выявить «влажную» форму возрастной макулодистрофии на самых ранних стадиях и предложить пациентам соответствующее лечение.
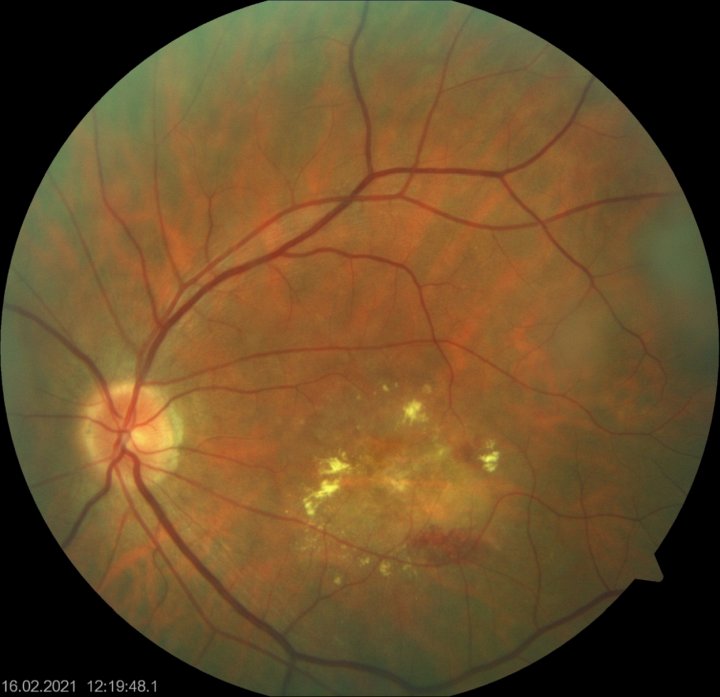
Макулодистрофия «влажная форма» с новообразованными сосудами
В результате дистрофических изменений вокруг пораженного участка развивается ишемия – «кислородное голодание», то есть снижение концентрации гемоглобина в крови. С недостатком кислорода организм борется путём роста новых сосудов. Но все они образуются уже с патологически тонкими стенками, через которые жидкая часть крови попадает в сетчатку. При разрывах стенок аномальных сосудов, к примеру, при высоком артериальном давлении, в сетчатку попадает кровь. Зона поражения расширяется. Из-за отека макула перестает справляться со своей главной задачей – обеспечивать человека хорошим центральным зрением. Если вовремя не снять макулярный отёк, то зрение может быть утрачено навсегда.
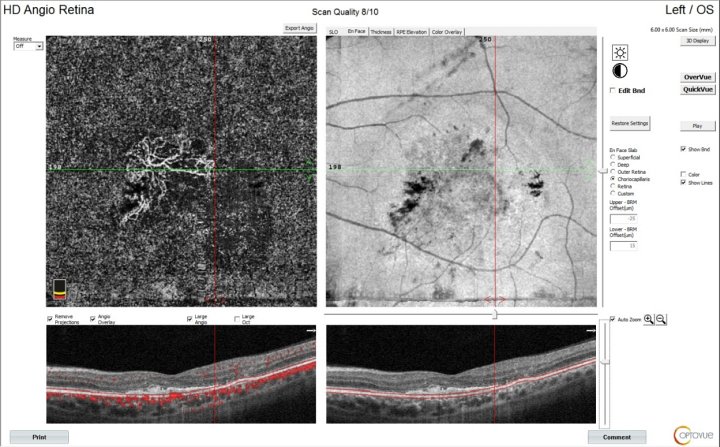
ОКТ в ангиорежиме. Новообразованные сосуды в макуле.
Введение ингибиторов ангиогенеза снижает избыточную стимуляцию роста аномальных сосудов при возрастной макулярной дегенерации, нормализует толщину сетчатки, действует на связь только с активными изоформами фактора роста новых сосудов, обеспечивая патогенетический подход к терапии. Препарат быстро и полностью проникает во все слои сетчатки, таким образом уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессию роста «не здоровых» сосудов и новые кровоизлияния.
Наиболее эффективной схемой считается введение препарата в витреальную полость 1 раз в месяц в течение 3 месяцев, последующее наблюдение 4 месяца и повторное назначение ингибиторов ангиогенеза в случае необходимости.
Сама процедура проводится в условиях операционной МНТК под местной капельной анестезией. Продолжительность процедуры 3-5 минут, затем пациента увозят в палату, где он находится под наблюдением врачей одни сутки.
На следующий день, после предварительной проверки остроты зрения и внутриглазного давления, пациент выписывается из стационара и едет домой.
Состояние макулярной области пациента и динамика развития заболевания ежемесячно контролируется с помощью оптической когерентной томографии сетчатки (OCT), на данный момент являющейся наиболее информативным методом в оценке состояния сетчатки.
Вывих хрусталика
Патологическое смещение хрусталика —естественной линзы, являющейся важнейшей частью зрительной системы человека — офтальмологи называют эктопией (или вывихом) хрусталика.
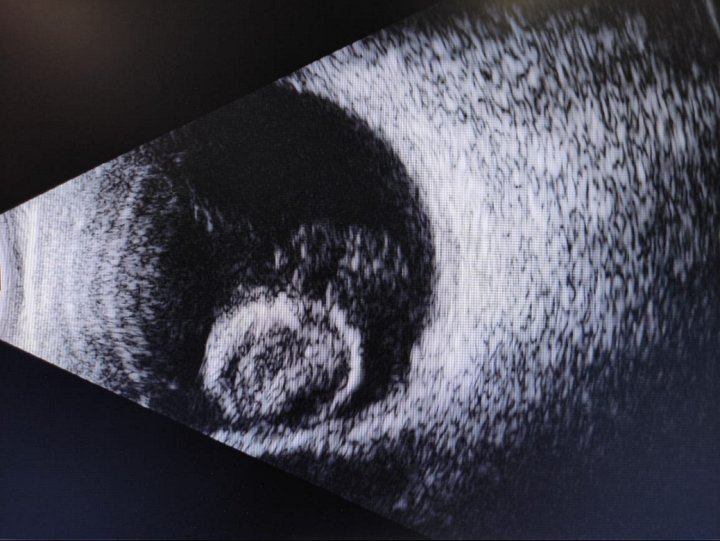
Диагностика эктопии хрусталика
Диагноз эктопии хрусталика может быть поставлен только квалифицированным врачом-офтальмологом, который исходит из данных полученных при осмотре пациента и результатов дополнительных диагностических исследований. К таким исследованиям относятся:
- тонометрия глаза — измерение внутриглазного давления, которое в данном случае выполняется бесконтактным способом;
- визометрия — с помощью данной методики врач выясняет степень ухудшения зрения;
- биомикроскопия — визуальное исследование состояния глазного дна, конъюнктивы и хрусталика;
- гониоскопия — изучение передней глазной камеры;
- ультразвуковое исследование глазного яблока — позволяет оценить состояние стекловидного тела, структур передней камеры и расположение хрусталика;
- оптическая когерентная томография — очень информативное и при этом неинвазивное исследование различных тканей глаза (сетчатки, роговицы, диска зрительного нерва и т.д.)
В тех случаях, когда патология обусловлена травмой, также назначается рентгенографическое исследование области глазных орбит в 2 проекциях.
Методы лечения вывиха хрусталика:
В Новосибирском филиале МНТК применяется комбинированная хирургия переднего и заднего отдела глаза при вывихах собственного хрусталика или интраокулярной линзы ( ИОЛ) в стекловидное тело с заменой линзы или проведением репозиции интраокулярной линзы после операции – это вмешательство с целью восстановления нормального положения искусственного хрусталика и достижения наилучшего зрения. Все эти манипуляции витреоретинальные хирурги проводят за одну операцию.
При инородных телах заднего отрезка производится витрэктомия, удаление инородного тела, при необходимости выполняется лазеркоагуляция сетчатки.
Более подробную информацию о лечении эктопии хрусталика вы можете получить у специалистов витреоретинального отдела после диагностического обследования. Тел. для записи (383) 209-00-44.
Макулярный отек
Макула – это часть сетчатки диаметром около 5 мм, отвечающая за центральное зрение. Многие пациенты не осознают, что у них заболевание макулы до тех пор, пока зрение заметно не ухудшится или появятся искажения, искривление линий.
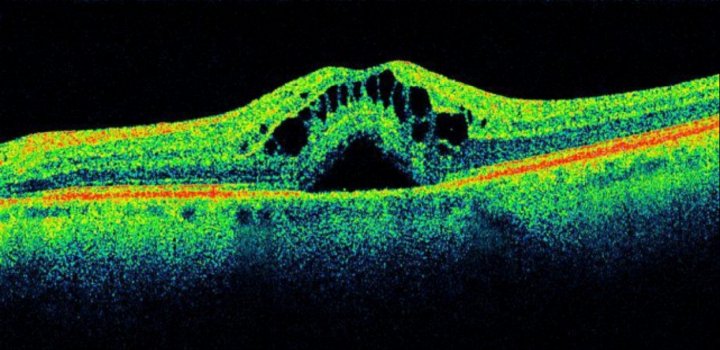
Макулярный отек является не самостоятельным заболеванием, а симптомом, наблюдаемым при диабетической ретинопатии, а также при тромбозе вен сетчатки, увеитах, вследствие травмы глаза, ВМД «влажная» форма или после хирургического вмешательства.
Диабетический макулярный отек – это отёк сетчатки глаза в центральной зоне (макуле), основная причина снижения центрального зрения у больных сахарным диабетом.
Частота возникновения макулярного отека зависит от тяжести диабетической ретинопатии и колеблется от 3% до 71% у пациентов с выраженной ретинопатией.
Симптомы отека макулы:
- размытое центральное зрение;
- искажение изображения, прямые линии выглядят волнистыми, изогнутыми, появляется розоватый оттенок изображения;
- повышенная чувствительность к свету;
- может отмечаться циклическое снижение остроты зрения в определенное время суток (чаще утром).
Золотым стандартом лечения диабетического макулярного отека является введение анти-VGF препаратов.
Принципиально важным условием является и проведение лазерного лечения в максимально короткие сроки после выявления отека! Суть лазерной коагуляции сетчатки при макулярном отеке сводится к коагуляции всех неполноценных сосудов, через стенку которых происходит просачивание жидкости. Центр макулы должен оставаться незатронутым.
Врачи офтальмологического центра МНТК «Микрохирургия глаза в Новосибирске имеют большой опыт наблюдений и лечения пациентов с диабетическим макулярным отеком. Для этого в клинике есть вся необходимая аппаратура и специалисты.
Посттромбатический макулярный отек
Тромбоз вен сетчатки (ТВС) является вторым по распространённости после диабетической ретинопатии заболеванием сосудов сетчатки.
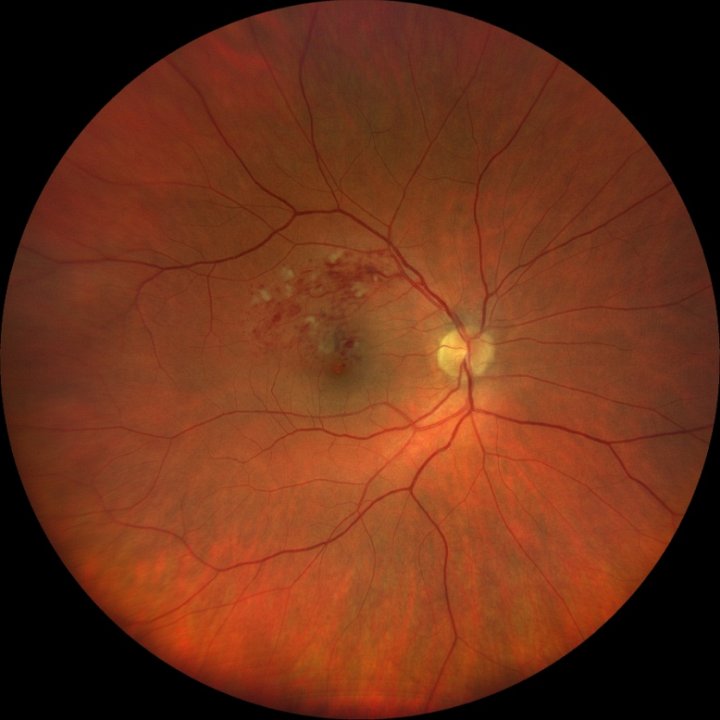
Образовавшийся тромб нарушает течение крови по сосуду. Оттока крови из капилляров в вены не происходит. Кровь попадает в сетчатку, вследствие чего она начинает утолщаться. Возникает отёк.
В результате тромбоза вокруг пораженного участка развивается ишемия – «кислородное голодание», то есть снижение концентрации гемоглобина в крови. С недостатком кислорода организм борется путём роста новых сосудов. Но все они образуются уже с патологически тонкими стенками, через которые жидкая часть крови попадает в сетчатку. При разрывах стенок аномальных сосудов, к примеру, при высоком артериальном давлении, в сетчатку попадает кровь. Зона поражения расширяется. Из-за отека макула перестает справляться со своей главной задачей – обеспечивать человека хорошим центральным зрением. Если вовремя не снять макулярный отёк, то зрение может быть утрачено навсегда.
2012 году в РФ был зарегистрирован (в клинической практике с 2013 г.) фармпрепарат Озурдекс® (Allergan, США), действующим веществом которого является дексаметазон. Интравитреальное введение кортикостероидного фармпрепарата Озурдекс® – эффективный, безопасный и патогенетически обоснованный метод лечения кистозного макулярного отека, осложняющего различные типы тромбоза вен сетчатки, который в 90% случаев приводит к полной функциональной и анатомической реабилитации после однократного введения.
Сама процедура проводится в условиях операционной МНТК под местной капельной анестезией. Продолжительность процедуры 3-5 минут, затем пациента увозят в палату, где он находится под наблюдением врачей одни сутки.
На следующий день, после предварительной проверки остроты зрения и внутриглазного давления, пациент выписывается из стационара и едет домой.
Травма глаза
Проникающие ранения, попадание в глаз посторонних предметов. При подозрении на наличие инородного тела в глазу, при порезе глаза любым острым предметом (осколок стекла, проволока, металлические предметы и прочее), а также если сразу после травмы у вас ухудшилось зрение – срочно обратитесь к врачу. Эта ситуация требует оказания срочной хирургической помощи в условиях глазного стационара.
При тяжелых контузиях глаза часто происходит кровоизлияние внутри глаза, которое сопровождается потерей зрения. При отсутствии своевременного лечения может привести к развитию необратимой слепоты. Чтобы предотвратить тяжелые последствия травмы, при любом сильном ударе глаза необходимо как можно скорее обратиться к врачу.
При проникающих или при тупых травмах глаза возможна потеря прозрачности хрусталика и развитие травматической катаракты.
После оказания экстренной медицинской помощи и проведенного противоспалительного лечения, Вы можете обраться в Новосибирский филиал МНТК «Микрохирургия глаза» для консультации и более специализированной диагностики органа зрения.
Помимо стандартных методов офтальмологического обследования, в диагностике патологий сетчатки в Новосибирском филиале МНТК используются специализированные методики обследования на самом современном оборудовании:бинокулярная офтальмоскопия, ЭФИ, двухмерное ультразвуковое сканирование, оптическая когерентная томография (ОКТ), включая спектральную оптическую когерентную томографию с исследованием сосудов сетчатки в ангио режиме для раннего выявления изменений на глазном дне и назначения оперативного лечения патологий.

Заведующий отделением:
Черных Дмитрий Валерьевич
кандидат медицинских наук,
врач-офтальмолог высшей категории


В 4-м офтальмологическом отделении прием ведут офтальмологи-ретинологи, специализирующиеся на лечении пациентов с патологией глазного дна.
В отделении используют современные и инновационные методики лечения пациентов с диагнозами:
- периферические дистрофии сетчатки;
- диабетическая ретинопатия;
- посттромботическая ретинопати;
- гипертоническая ретинопатия;
- пролиферативный синдром;
- центральная серозная хориоретинопатия;
- макулярные отеки различной этиологии;
- макулодистрофия, сухая форма
При патологии переднего отрезка глазного яблока и стекловидного тела:
- деструкция стекловидного тела;
- шварты стекловидного тела;
- вторичная катаракта;
- передние и задние синехии;
- глаукома

Лазерная коагуляция сетчатки при сахарном диабете
Сахарный диабет — заболевание, которое отражается на многих системах и органах. Особенно, оно касается кровеносных сосудов, питающих сетчатку глаза. При нарушении нормальной проницаемости стенок сосудов сетчатки проявляется диабетическая ретинопатия.
Она занимает одно из первых мест среди причин, приводящих к полной потере зрения. Своевременное выявление и лечение на ранних стадиях диабетической ретинопатии дают возможность остановить прогрессирование сосудистых изменений на глазном дне.
Лазерная коагуляция сетчатки в настоящее время является доказанным эффективным методом лечения диабетической ретинопатии. Эта процедура, своевременно и квалифицированно выполненная на ранних стадиях диабетической ретинопатии, позволяет сохранить зрение у большинства пациентов.
Очень важно, чтобы пациенты с сахарным диабетом наблюдались у офтальмологов, специализирующихся на патологии глазного дна (ретинологи) и имеющих необходимое диагностическое оборудование для проведения таких исследований.
В МНТК «Микрохирургии глаза» проводится полный спектр офтальмологического обследования на оборудованием последнего поколения, включая спектральную оптическую когерентную томографию с исследованием сосудов сетчатки в ангио режиме. Лечение проводится с применением современных методик лазерного лечения Navilas и паттерн системы Pascal 532 нм.
Расширение возможностей лазерного лечения за последние 10 лет связано с широким применением в клинической практике субпорогового микроимпульсного лазерного излучения. Более 1000 пациентов ежегодно с диагнозами центральная серозная хориоретинопатия, макулодистрофия и макулярные отеки различной этиологии получают лечение по данной методике. Данный тип воздействия осуществляется на лазерной установке Supra 577 нм Quantel medical. Данная методика лечения является уникальной запатентованной разработкой Новосибирского филиала МНТК «Микрохирургия глаза».
Преимущества:
- Возможность лечения в центральной зоне сетчатки
- Безопасность для фоторецепторов
- Возможность повторения сеансов
- Ускоренная реабилитация пациентов
Лазерная коагуляция сетчатки при периферических дистрофиях
Самым серьезным осложнением периферической дистрофии является отслоение сетчатки, сопровождающаяся значительным снижением зрения вплоть до полной слепоты.
Периферические дистрофии (дегенерации) сетчатки – патологические изменения на периферии глазного дна. Они могут формироваться в любом возрасте, у мужчин и женщин, у людей с близорукостью, дальнозоркостью и при высокой остроте зрения.
Большинство периферических дистрофий протекают бессимптомно. Иногда пациенты могут отмечать появление вспышек, искр, молний в глазу. В качестве лечения применяется лазеркоагуляция сетчатки. Этот метод предотвращает возникновение более тяжелого заболевания - отслоение сетчатки, если лечение проведено вовремя и в необходимом объеме.
В отделении лазерной хирургии Новосибирского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» коагуляция сетчатки выполняется с помощью уникальной и единственной в Новосибирске роботизированной лазерной системы Navilas и паттерн системы Pascal 532 нм. Данные методики автоматизирует процесс нанесения лазерных коагулятов на сетчатку, повышая точность и эффективность процедуры, и позволяет сократить время проведения сеанса лазерного лечения. Также возможность планирования операции хирургом заранее, позволяет сделать ее максимально безопасной для пациента и облегчить выполнение процедуры для пациента за счет снижения болевых ощущений и уменьшения времени воздействия.
Открыть/скачать PDF-листовку ПЕРИФЕРИЧЕСКИЕ ДИСТРОФИИ СЕТЧАТКИ
Витреолизис – лечение деструкции стекловидного тела
В отделении лазерной хирургии проводится современная и эффективная методика лечения деструкции стекловидного тела – витреолизис (Ultra Q Reflex).
На YAG-лазерной установке Ultra Q Reflex (Ellex, Австралия) создана уникальная оптическая система, которая позволяет быстро и безопасно достичь фрагментации и частичного испарения помутнений.
Курс лечения может состоять из нескольких сеансов, после которых может быть назначена рассасывающая противовоспалительная терапия.
Пациент снова сможет приступить к повседневной деятельности на следующий день.
Фотодинамическая терапия при макулодистрофии
Известным и доступным способом лечения влажной формы макулодисторофии и хориориопролиферативных заболеваний является фотодинамическая терапия. Только несколько центров в России выполняют такой вид лечения, в том числе Новосибирский филиал МНТК.
Методика успешно применяется в отделении лазерной хирургии. Процедура занимает около 30 минут и проводится с помощью введения внутривенно вещества, которое обладает специфической светочувствительностью. Оно избирательно накапливается в аномальных сосудах, после чего глаз подвергается воздействию безопасного лазерного излучения.
Лечение назначается врачом-офтальмологом после прохождения полного диагностического обследования на базе Новосибирского филиала МНТК «Микрохирургия глаза».
Лазерная дисцизия вторичной катаракты
Безопасное и безболезненное лазерное лечение вторичной катаракты выполняется на высокоточном YAG лазере. Эффективный, быстрый и безболезненный способ ее устранить это лазерная дисцизия вторичной катаракты. По сути хирург создает окошко в уплотненной задней капсуле хрусталика, тем самым возвращая зрение.

Отделение оснащено новейшим оборудованием последнего поколения, в том числе уникальным для Новосибирска и региона.
При обследовании и лазерном лечении пациентов используются:
- Роботизированная лазерная система NOVILAS
- Паттерн-система Pascal 532 нм
- Лазерная установка Supra 577 нм Quantel medical
- YAG-лазерная установка Ultra Q Reflex (Ellex)

Специалисты отделения интраокулярной лазерной хирургии имеют колоссальный опыт в проведении современных и инновационных методик лечения заболеваний сетчатки, принимают активное участие в экспериментальных и клинических научных исследованиях, участвуют в межрегиональных, всероссийских, международных научно-практических конференциях и постоянно повышают свою квалификацию.
Клинические случаи
Острая задняя мультифокальная плакоидная пигментная эпителиопатия
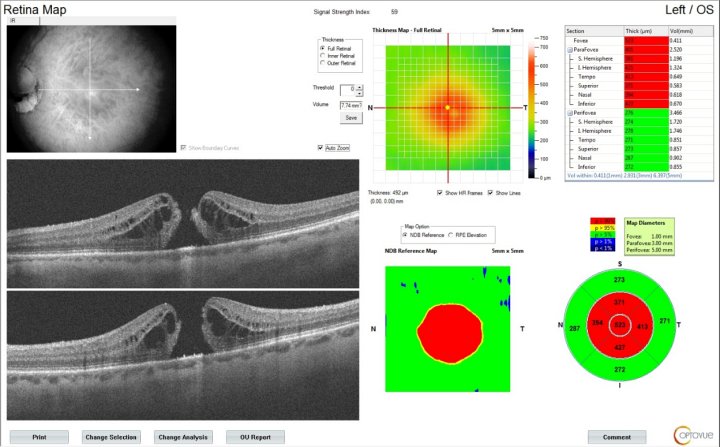
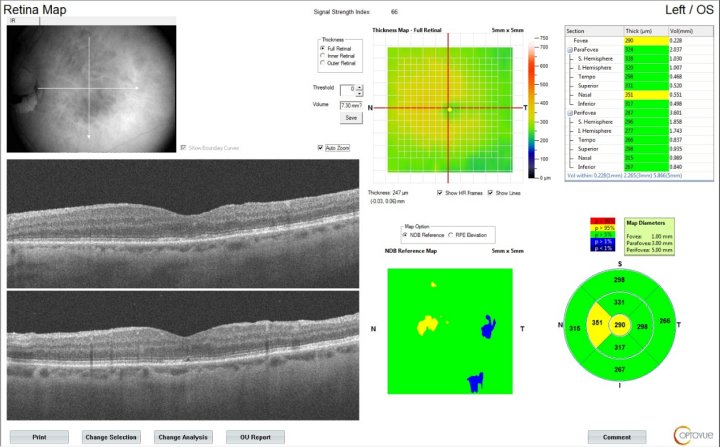
Острая задняя мультифокальная плакоидная пигментная эпителиопатия (ОЗМППЭ) – редкое двустороннее идиопатическое заболевание, которое характеризуется резким снижением центрального зрения, с множественными желто-белыми очагами.
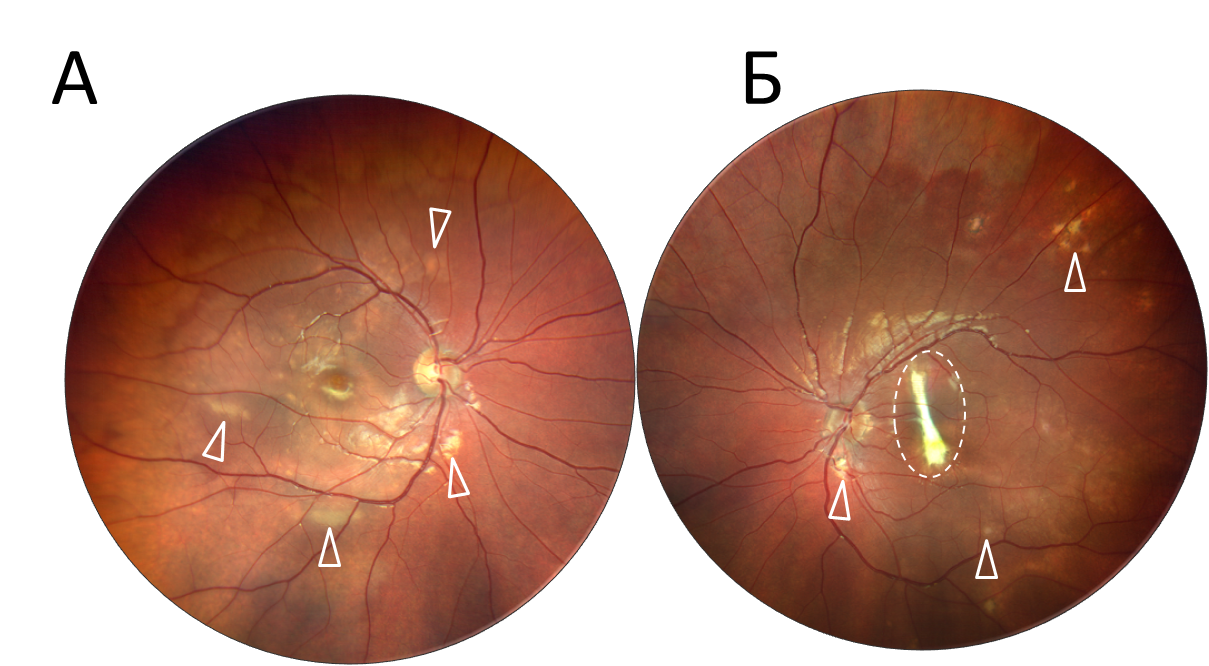
Острая задняя мультифокальная плакоидная пигментная эпителиопатия. Фоторегистрация правого глаза (рис.А), левого глаза (рис.Б) демонстрирует желто-белые «плакоидные» очаги (белая стрелка) в макулярной зоне и позади сосудистых аркад. Атрофичекий очаг на левом глазу (белый пунктир).
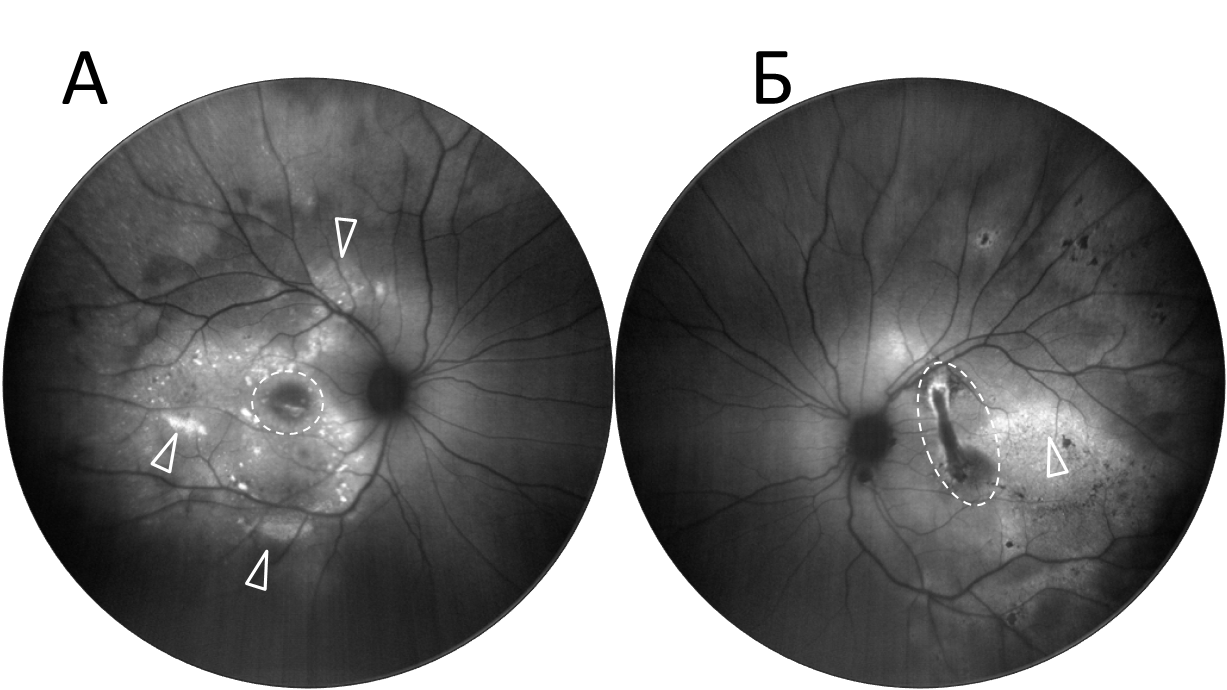
Острая задняя мультифокальная плакоидная пигментная эпителиопатия. Аутофлюоресценция правого глаза (рис.А), левого глаза (рис.Б) демонстрирует участки гипераутофлуоресценции (белая стрелка), участок гипоаутофлуоресценции (белый пунктир).
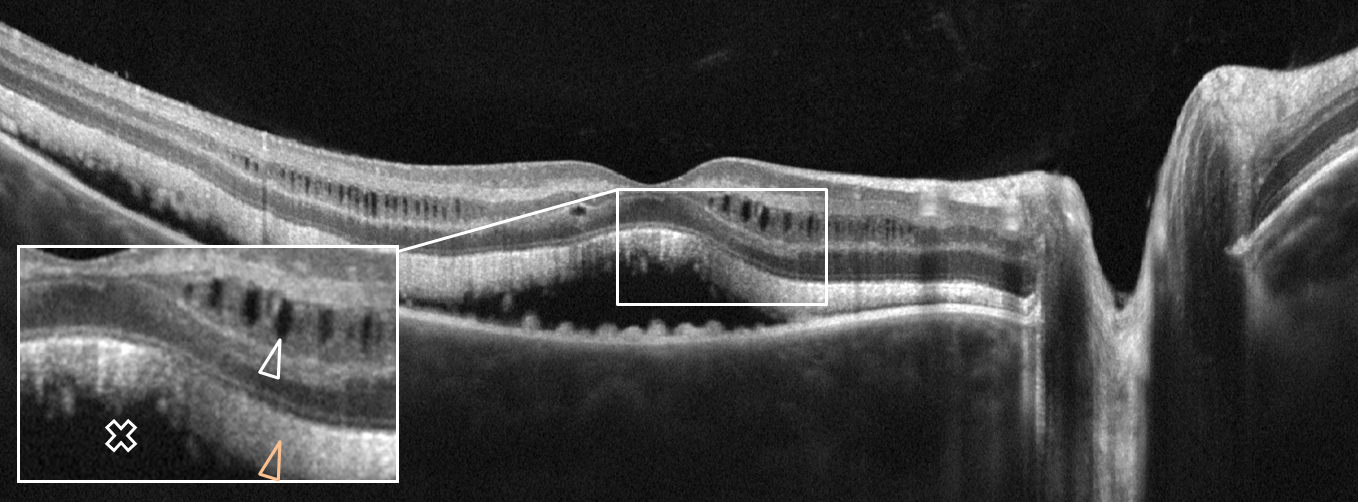
Острая задняя мультифокальная плакоидная пигментная эпителиопатия. Структурный скан оптической когерентной томографии: визуализируются отслойка НЭС (белый крест), удлинение наружных сегментов фоторецепторов (оранжевая стрелка), интраретинальные кисты (белая стрелка).
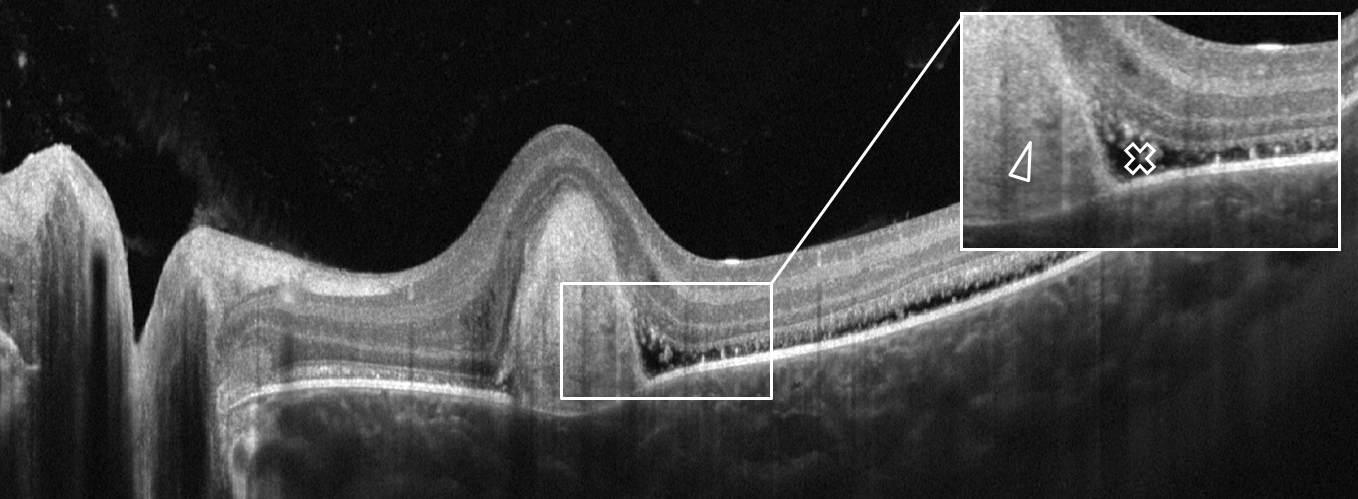
Острая задняя мультифокальная плакоидная пигментная эпителиопатия. Структурный скан оптической когерентной томографии: визуализируются отслойка НЭС (белый крест), отложения гиперрефлективного материала (белая стрелка).
Своевременная диагностика и комплексное лечение с применением современных методик – необходимые условия сохранения зрения при заболеваниях сетчатки.

Заведующий отделением:
Станишевская Ольга Михайловна
кандидат медицинских наук
врач-офтальмолог высшей категории
 Поиск
Поиск