8-е офтальмологическое отделение (консервативного лечения)
Основные направления консервативного лечения
- Дистрофические заболевания сетчатки и зрительного нерва
- Миопическая болезнь
- Различные формы глаукомы. Лазерное лечение глаукомы.
- Врожденные и наследственные заболевания сетчатки (тапеторетинальная абиотрофия, макулярная дистрофия Беста, Дойна, Штаргардта, Гренблада-Странберга, дистрофия Сорсби).
- Атрофия зрительного нерва сосудистого, воспалительного, токсического генеза.
- Диабетическая ретинопатия.
- Воспалительные заболевания сетчатой, сосудистой оболочек и зрительного нерва.
- Патология стекловидного тела.
- Кератиты и увеиты различной этиологии.
- Дистрофии роговицы при отсутствии показаний к кератопластическим операциям.
- Синдром сухого глаза
Специалисты отделения проводят курсы консервативного лечения заболеваний глаз с использованием эффективных современных методик и собственных уникальных разработок, включающих физиолечение, озонотерапию и инъекции лекарственных препаратов. Комплексное лечение методами эфферентной хирургии и клинической иммунологии совместно с лекарственными препаратами дает более ощутимый и пролонгированный эффект.
Заболевания
Показания к проведению курса консервативного лечения самые широкие. Это:
- центральные инволюционные хориоретинальные дистрофии (дегенерация макулы),
- миопическая болезнь,
- различные формы глаукомы с компенсированным офтальмотонусом,
- врожденные и наследственные заболевания сетчатки (тапеторетинальная абиотрофия, макулярная дистрофия Беста, Дойна, Штаргардта, Гренблада-Странберга, дистрофия Сорсби),
- хориоидальная перипапиллярная атрофия,
- атрофия зрительного нерва сосудистого, воспалительного, токсического генеза
- нарушения кровообращения в сосудах сетчатки и зрительного нерва,
- диабетическая ретинопатия
- воспалительные заболевания сетчатой, сосудистой оболочек и зрительного нерва
- патология стекловидного тела
- кератиты и увеиты различной этиологии,
- дистрофии роговицы при отсутствии показаний к кератопластическим операциям.
Лазерное лечение глаукомы.
Селективная лазерная трабекулопластика
Селективная лазерная трабекулопластика - наиболее результативный и безопасный современный метод лечения глаукомы с применением лазера. Операция позволяет нормализовать давление внутри глаза, в том числе у пациентов, которым лечение антиглаукоматозными каплями ожидаемого эффекта не приносит.
Эта процедура предупреждает возникновение тяжелых осложнений глаукомы, помогает обойтись без проведения хирургической операции, делает возможным возвращения больного глаукомой к полноценной жизни.
Операция трабекулопластика восстанавливает отток жидкости при открытоугольной глаукоме. Лазерная хирургия вернуть нормальное зрение не способна, но очень часто предотвращает дальнейшее прогрессирование болезни.
Кому показана трабекулопластика
Селективная лазерная трабекулопластика - операция выбора, которая может быть рекомендована:
• Пациентам с первичной открытоугольной глаукомой (1или 2 степеней, при показателях ВГД до 30мм рт.ст.);
• Если наблюдается непереносимость или низкая эффективность медикаментозного лечения глаукомы, в т. ч. у пациентов, имеющих трудности с соблюдением режима применения гипотензивных капель для глаз;
• При умеренной либо выраженной пигментации трабекул угла передней камеры;
• Пациентам с постувеальной, псевдоэксфолиативной, либо афакичной глаукомой;
• Если результаты проведенного хирургического лечения глаукомы - неудовлетворительны.
Ход операции
Подобную процедуру проводят амбулаторно. Для ее выполнения используют высокоэнергетический лазерный луч, с помощью которого врач наносит на поверхность трабекулярной сети примерно 50 крошечных точечных ожогов. Трабекулярная сеть - часть дренажной системы, принадлежащей передней камере глаза, и увеличение ее ячеистости улучшает отток жидкости.
До процедуры, которая практически безболезненна, врач делает местную капельную анестезию, что позволяет установить в глаз специальную линзу (гониолинзу), обладающую отражающей поверхностью. Лечение занимает меньше получаса.
Послеоперационный период
Прежде чем отпустить пациента домой после процедуры, врач измеряет внутриглазное давление, прописывает капли, уменьшающие воспаление, и средства против глаукомы. Кроме того, он назначает несколько повторных приемов для контроля внутриглазного давления. Больные после процедуры могут ощущать затуманивание зрение и повышенную чувствительность к свету, что сохраняется в течение двух дней после операции, никаких болей или дискомфорта ощущаться не должно.
Возможные осложнения
После селективной лазерной трабекулопластики иногда имеют место следующие осложнения:
• инфекционные осложнения (конъюнктивит, кератит), возникают в 3 – 5% случаев;
• аллергические проявления (отек, зуд, жжение, покраснение слизистой оболочки);
• временное повышение ВГД (возможно с 1 по 7 сутки после проведения операции);
• недостаточность эффективности процедуры (наблюдается приблизительно у 12% пациентов), которая требует проведения хирургической операции в дальнейшем.
Лазерная иридэктомия
Лазерная иридэктомия (иридотомия) - лазерная операция, практикуемая для лечения глаукомы. Это один из самых эффективных способов вернуть здоровье глаз при повышенном внутриглазном давлении. Суть операции - создание сообщения между камерами глаза (передней и задней), в результате чего внутриглазное давление нормализуется.
В ходе операции устраняется функциональный зрачковый блок, когда корень радужки перекрывает дренажную зону. При создании сообщения между камерами глаза, давление внутри них выравнивается, что позволяет открыть угол передней камеры, нормализуя циркуляцию внутриглазной водянистой влаги.
Показания и противопоказания к операции
Лазерную иридэктомию назначают при выявлении функционального блока зрачка у лиц с первичной, либо вторичной закрытоугольной глаукомой, кроме того, эту операцию применяют в случаях смешанных форм глаукомы. Эту операцию также могут назначить пациентам, уже перенесшим одно из хирургических вмешательств по поводу глаукомы. Иногда лазерная иридотомия проводится на парном глазу пациента с первичной закрытоугольной глаукомой, что является профилактической мерой острых приступов глаукомы.
Противопоказанием к проведению лазерной иридэктомии является наличие отека и помутнения роговицы.
Ход операции
Операция лазерной иридэктомии проводится амбулаторно, под местной капельной анестезией. На начальном этапе, на роговицу пораженного глаза устанавливают гониолинзу. При лазерном воздействии формируется одно или сразу несколько крохотных отверстий (колобом), посредством которых и создается новый путь для оттока водянистой влаги.
Преимуществами подобного вмешательства являются:
• возможность восстановления циркуляции внутриглазной жидкости по естественным путям глаза;
• отсутствие предоперационной специальной подготовки, амбулаторный способ выполнения и минимальный период реабилитации;
• применение местной анестезии, что сводит к минимуму нагрузку на сердце и сосуды.
Недостатками лазерной иридэктомии можно считать:
• ограниченный эффект операции, вследствие возможности закрытия сформированного отверстия с необходимостью проведения повторного вмешательства;
• риск повреждения прилегающих тканей (сосудов радужки, капсулы хрусталика);
• образование в зоне иридиотомии мест сращения (синехий).
Лазерная дисцизиогониопунктура:
Проводится после классической операции по лечению глаукомы. При помощи лазерного луча удаляется тонкая мембрана, стоящая на пути искусственно созданного оттока влаги. Процедура помогает избежать повторного хирургического вмешательства.
Данная процедура проводится не позднее, чем через 2 года после проведения классического оперативного вмешательства.
Транспупиллярная термотерапия:
• ТТТ предложена в начале 1990-х годов для лечения меланом хориоидеи
• Метод представляет собой воздействие волн инфракрасной части спектра (810 нм) при помощи диодного лазера
Показания к ТТТ:
Ишемические состояния зрительного нерва и сетчатки:
- Передняя ишемическая нейропатия
- Задняя ишемическая нейропатия
- Частичная атрофия зрительного нерва
- Глаукомная оптическая нейропатия
- Острая непроходимость ЦАС и её ветвей
Ход лечения
Лечение проводится амбулаторно, под местной капельной анестезией. Проводится инстилляция мидриатиков – капель, расширяющих зрачки (для достижения максимального мидриаза). Затем на роговицу пораженного глаза устанавливают гониолинзу. Лечение занимает около получаса.
Всего проводится 6 – 7 сеансов через день.
Комбинированное лечение
(классическое инъекционное лечение в сочетании с крылонебными блокадами, озонотерапией, внутривенным лазерным облучением крови).
Крылонебные блокады улучшают реологические свойства крови, увеличивают репаративные возможности организма, нормализуют обменные процессы, при данном лечении происходит адресная доставка препаратов к нужному органу (минуя детоксикационный барьер печени), отмечается пролонгированный эффект терапии (до 1 месяца после курса лечения).
Противопоказание
• аллергическая реакция на лекарственные вещества
Внутривенная лазерная обработка крови (ВЛОК)
Это один из методов светотерапии, основанный на воздействии энергии кванта (частицы света) на кровь непосредственно в сосудистом русле.
Лазер был изобретен американским ученым Теодором Мейманом в 1960 году. За более чем 50 лет эффекты воздействия лазера на человека достаточно полно изучены и в известных пределах предсказуемы.
Внутривенная лазерная терапия обладает мощным саногенетическим действием, т.е. позволяет системно повысить иммунитет и реабилитационные (восстановительные) возможности организма. Воздействие лазера комфортное и высокоэффективное; оздоровительный эффект курса лазеротерапии сохраняется в течение 4-6 месяцев.
Внутривенная озонотерапия
Методика предусматривает введение озонированного физраствора внутрь вен пациента. Такая терапия восстанавливает кислородный транспорт, высвобождает кислород, нормализует гормональный фон, обмен веществ, расширяет сосуды, снимает интоксикацию, улучшает микроциркуляцию, укрепляет иммунную систему, подавляет аллергические реакции, синдром хронической усталости, стрессовые состояния. Введение озонкислородной смеси позволяет восстанавливать также сложные процессы обмена белков, жиров и углеводов, улучшать регенерацию кожи, активизировать способность клеток удерживать влагу. Процедура способна разжижать кровь, а значит, ускорять ее микроциркуляцию, улучшать доставку питательных веществ. В результате мозг очень быстро насыщается кислородом, что приводит к повышению физической, интеллектуальной работоспособности, снижению апатии. Такая методика очень благоприятно сказывается на самочувствии человека, его настроении.
В целом у больного организма восстанавливаются процессы микроциркуляции – кровь несет к органам ценные вещества, оказывает омолаживающее действие.
Процедура введения длится пятнадцать минут и не сопровождается неприятными ощущениями. На место иглы по окончанию вливания на 15 минут налаживают давящую повязку. После процедуры не рекомендуется курить полчаса.
Противопоказания
• лицам с различными кровотечениями;
• пациентам, склонным к судорогам;
• при гипертиреозе;
• при геморрагическом инсульте;
• при аллергии на озон;
• при острой алкогольной интоксикации;
• если есть проблемы со свертываемостью крови.
Аппаратура
Отделение консервативного лечения Филиала проводит обследование с применением современной диагностической аппаратуры, включающей ультразвуковое, электрофизиологическое исследования, оптическую когерентную томографию (ОКТ), ультразвуковую биомикроскопию (УБМ), что позволяет на ранних стадиях проводить диагностику нейроофтальмологических заболеваний, заболеваний сетчатки, глаукомы, а так же воспалительных заболеваний переднего и заднего отрезков глаза.
Ультразвуковой офтальмологический сканер E-Z Scan 5500+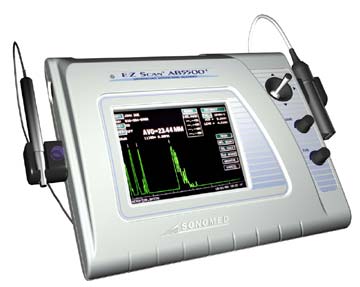
Полный набор функций А-скана. Цветное или черно-белое изображение при Б-сканировании.
Ультразвуковое А-сканирование — это определение глубины передней камеры глаза, толщины хрусталика, длины глазного яблока и стекловидного тела.
- А-сканирование дает возможность оценить прогрессирование близорукости и точно рассчитать размер искусственного хрусталика.
- Ультразвуковое B-сканирование предназначено для исследования внутренних структур глаза при непрозрачных средах (для диагностики отслойки сетчатки, грубых изменений стекловидного тела, опухолей).
Компактный и легкий, управление при помощи сенсорного дисплея.
Аппарат для лазерной рефлексотерапии "ЛАЗ-ЭКСПЕРТ"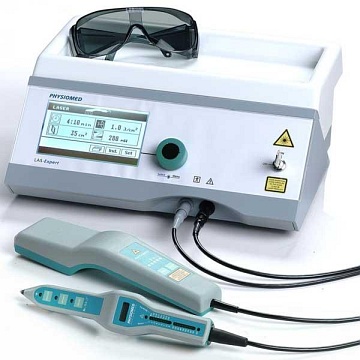
Аппарат для лазерной рефлексотерапии "ЛАЗ-ЭКСПЕРТ" с длиной волны 785 нм, эффективной мощностью 30 мВт.
- Частота 9,0- 73,0Гц, либо в многочастотном режиме в диапазоне 1000-3000 Гц с модуляцией
- Длительность воздействия на одну точку от 20 секунд до 2-х минут
- Общая длительность процедуры 10-15 минут
- Количество точек на одну процедуру от 5 до 8
- Курс лечения – 6-7 процедур
Терапевтические эффекты:
- Обезболивающий
- Противовоспалительный
- Усиление регенерации тканей
- Улучшение реологии крови
- Активация микроциркуляции
- Антиоксидантная защита
- Стимуляция гуморального и клеточного иммунного ответа
- Бактериостатический и бактерицидный
- Улучшение трофики тканей
- Десенсибилизирующий
- Спазмолитический
"Трансаир-05" - аппарат для транскраниальной электростимуляции
Трансаир–05 имеет широкий набор режимов электровоздействия и снабжен рядом сервисных устройств: контролем частоты импульса, индикатором времени сеанса с обратным отсчетом, возможностью управления частотной модуляцией и функцией автопроверки.
В схему включена многоуровневая электронная система защиты пациента (автоматическое отключение Трансаир–05 при нарушении работы). В аппарате применена голосовая и мелодическая поддержка всех режимов работы с возможностью цифровой регулировки громкости, что не только увеличивает удобство пользования, но и производит благотворное психотерапевтическое действие. Аппарат воспринимается как одушевленный, "живой" предмет, ему больше доверяют.
Трансаир–05 (полипрограммный) хорош для специалистов, которые хотели бы не просто проводить процедуры, а творчески подходить к лечению каждого пациента, индивидуально подбирать наилучшие параметры воздействия.
Аппарат комплектуется кассетой (или, по договоренности, CD-диском) с сеансом психотерапии. Величина импульсного тока: до 5мА Величина постоянного тока: до 5 мА Питание от сети: 220 В, 50 Гц Габариты: 290х200х155мм Масса: 2 кг

Заведующий отделением:
Чехова Татьяна Анатольевна
кандидат медицинских наук,
врач-офтальмолог высшей категории
 Поиск
Поиск